当院の糖尿病治療について
糖尿病は、早期に治療を開始することはもちろん、「続けながら、その時々の体の状態に合わせて整えていくこと」がとても大切な病気です。
当院では、糖尿病治療の経験が豊かな医師が診療を担当し、患者さんの不安や疑問にも丁寧に寄り添いながら、無理のない治療を一緒に考えていきます。
チーム医療で患者さんを支える
当院では糖尿病治療にあたり、管理栄養士を含めたチームでサポートし、食事・運動・お薬の調整まで総合的に支えます。
「何をどれくらい食べればいいの?」「外食が多いけど大丈夫?」「仕事が忙しくて運動できない」といった日常の悩みも、具体的に解決策を探していけるのがチーム医療の強みです。
血糖値、HbA1c検査の当日結果説明を行っています
さらに当院では、血糖値やHbA1c(過去1~2か月の平均的な血糖の状態を反映する指標)を当日に検査し、結果説明を行える体制を整えています。
結果を「次回まで待つ」のではなく、その日のうちに治療方針の見直しや微調整につなげられることで、より適切な治療を続けていただけます。
各種医療機器も使用してより適切な治療を
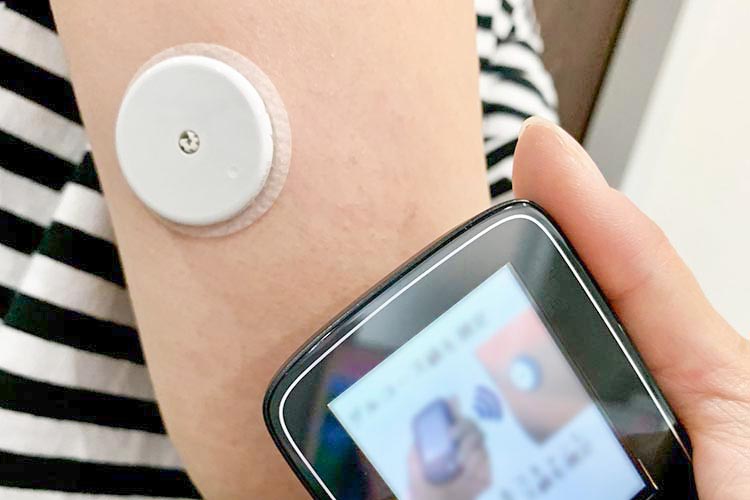
当院では、腕などに小さなセンサーを装着し、日々の血糖値の変化をリアルタイムで確認できる「リブレ」などの持続血糖測定器(CGM)を活用し、一人ひとりの生活に合わせた治療を行っています。
糖尿病とは
糖尿病は、血糖値(血液中のブドウ糖の割合)が慢性的に高くなってしまう病気です。
血糖は、本来「インスリン」というホルモンの働きによって、細胞に取り込まれてエネルギーとして使われます。
しかし、インスリンが十分に分泌されなくなる「インスリン分泌低下」や、「インスリン抵抗性」といって、インスリンが効きにくくなることが起こると、血糖が高い状態が続いてしまいます。
初期は自覚症状が少なく、放置されることも多いのですが、進行すると、血管を傷つけやすくなってしまいます。
それにより、様々な合併症が引き起こされるようになってしまいます。
糖尿病で大切なのは、症状がない段階からでも治療を始め、合併症を防ぐことです。
なお、糖尿病は原因によって大きく1型糖尿病と2型糖尿病に分けられます。
1型糖尿病
インスリンを分泌する膵臓が壊れて起こるタイプです。
1型糖尿病は、体の免疫の異常などが関与し、膵臓のインスリンを作る細胞が障害され、インスリンがほとんど出なくなることで起こります。
年齢に関わらず発症する可能性があり、治療にはインスリン補充が重要になります。
1型糖尿病には、経過の違いからいくつかのタイプがあります。
急性発症1型糖尿病
比較的短い期間(3ヵ月以内)で症状が出て、血糖が急に高くなります。
のどの渇きや多尿、体重減少などがきっかけで見つかることがあります。
早期のうちにインスリン補充をする必要があります。
劇症1型糖尿病
ごく短期間(数日から数週間)で急激に発症し、強いだるさや吐き気などを伴い、重症化することがあります。
迅速なインスリン補充による治療が必要です。
緩徐進行1型糖尿病
ゆっくりと時間をかけてインスリン分泌が低下していくタイプです。
最初は2型糖尿病のように見えることもあり、食事・運動療法、内服薬で管理が可能ですが、経過の中でインスリン補充が必要になる場合があります。
2型糖尿病
遺伝的な要因に、生活習慣が関わって発症するとされています。
2型糖尿病は、インスリンの分泌が不足したり、インスリンが効きにくくなったりして起こります。
初期は症状が乏しいことが多いため、健康診断で血糖値やHbA1cの異常を指摘されて見つかるケースも少なくありません。
体質(遺伝的要因)に加え、生活習慣(食事、運動不足、睡眠、ストレスなど)が関係して発症すると言われ、ほとんどの糖尿病の患者さんがこのタイプです。
治療に当たっては、生活習慣を見直していくことが非常に重要になりますが、同じ生活を送っていても、発症しやすい人と発症しにくい人がおり、一概に本人の生活の乱れが原因というわけでもないため、周囲も理解していくことが大切です。
糖尿病の合併症
高血糖の状態が続くと、全身の大小の血管が傷つくため、様々な合併症が起こります。
糖尿病で怖いのは、血糖が高い状態が続くことで、全身の血管や神経が少しずつ傷つき、さまざまな合併症につながることです。
大きな血管が障害された場合、心筋梗塞や脳梗塞、末梢動脈疾患などが引き起こされます。
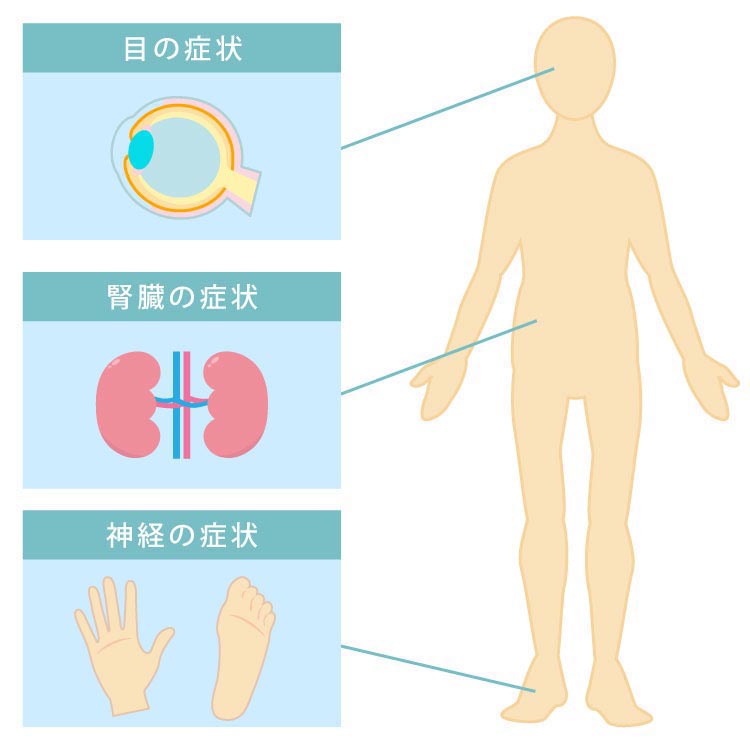
細い血管が障害されて起こるものの代表的な症状としては、以下の糖尿病三大合併症が知られています。
糖尿病神経障害
神経への血管にダメージを与えることで起こります。
手足のしびれ、痛み、感覚の鈍さなどが起こることがあります。
気づかないうちに手や足などに傷ができて悪化してしまう場合もあり、最悪の場合は切断ということも生じるため、早期からの血糖管理とフットケアが大切です。
糖尿病網膜症
目の奥の網膜の血管が傷つき、出血したり、新生血管と呼ばれる異常な血管が発生したりして、視力低下や失明の原因となることがあります。
症状に気づかないまま進行することもあるため、糖尿病と診断されたら、すぐに眼科で検査を行い、その後も定期的な眼科受診が重要になります。
糖尿病腎症
腎臓の細い血管が障害され、腎機能が低下していき、進行すると透析が必要になることもあります。
腎臓がダメージを受けると、体に浮腫みが現れたり、尿にタンパク質が漏れ出たり、疲労感が取れないといったことがあります。
一度腎臓が障害されると元に戻らないため、尿検査や血液検査で早めに変化を捉え、薬物療法などで進行を抑えることが大切です。
糖尿病の治療について
糖尿病治療の目標は、血糖値やHbA1cを適切に管理し、合併症を防ぎながら、普段の生活をなるべく無理なく続けていける状態をつくることです。
当院では、当日検査で現状を確認しながら、患者さん一人ひとりの生活や体質に合わせて治療を組み立てていきます。
治療の柱は、生活習慣の改善と薬物療法です。必要に応じてインスリン療法も行います。
食事療法
極端な制限ではなく、「量」「内容」「食べ方」を整えることが基本です。
血糖が上がりやすい食べ方を見直すだけでも改善が期待できます。
運動療法
運動はインスリンの効きを高め、血糖を下げやすくする効果が期待できます。
いきなり激しい運動をする必要はなく、歩く時間を少し増やすなど、続けやすい方法から始めます。
ウォーキングなどの有酸素運動を日常に取り入れたり、筋力を保つための軽い筋力トレーニングを組み合わせたりしながら、体力や年齢、関節の状態に合わせて無理のない形で進めます。
薬物療法
飲み薬や注射薬など、さまざまな種類があります。
インスリンの効きを改善するもの(ビグアナイド系)や、インスリンの分泌を促すもの(SU薬)などがあり、血糖の状態だけでなく、体重、年齢、腎機能、低血糖リスク、生活スタイルなども考慮して選択し、必要に応じて調整します。
ほかにも腎臓での糖の再吸収を抑え尿として排出するSGLT2阻害薬や、食欲を抑える効果があるGLP-1受容体作動薬などの選択肢もあります。
インスリン療法
インスリンが十分に分泌されない場合や、血糖コントロールが難しい場合に行います。
自己注射に不安がある方にも、手技や生活上の注意点まで丁寧にご説明し、安心して続けられるようサポートします。
栄養相談
糖尿病の治療では、食事の整え方がとても重要ですが、「何が正解かわからない」「続けられる自信がない」と感じる方も多いと思います。
当院では、管理栄養士が中心となり、患者さんの生活リズム、仕事や家事の状況、外食の頻度、好み、体重や検査結果などをふまえて、現実的で続けやすい食事の工夫を一緒に考えます。
「主食は減らした方がいい?」「間食はどこまでなら大丈夫?」「お酒はやめるべき?」など、日常の疑問を具体的に整理し、無理なく取り組める目標を立てていきます。
できることから少しずつ、長く続けられる形でサポートしますので、どうぞ気軽にご相談ください。
